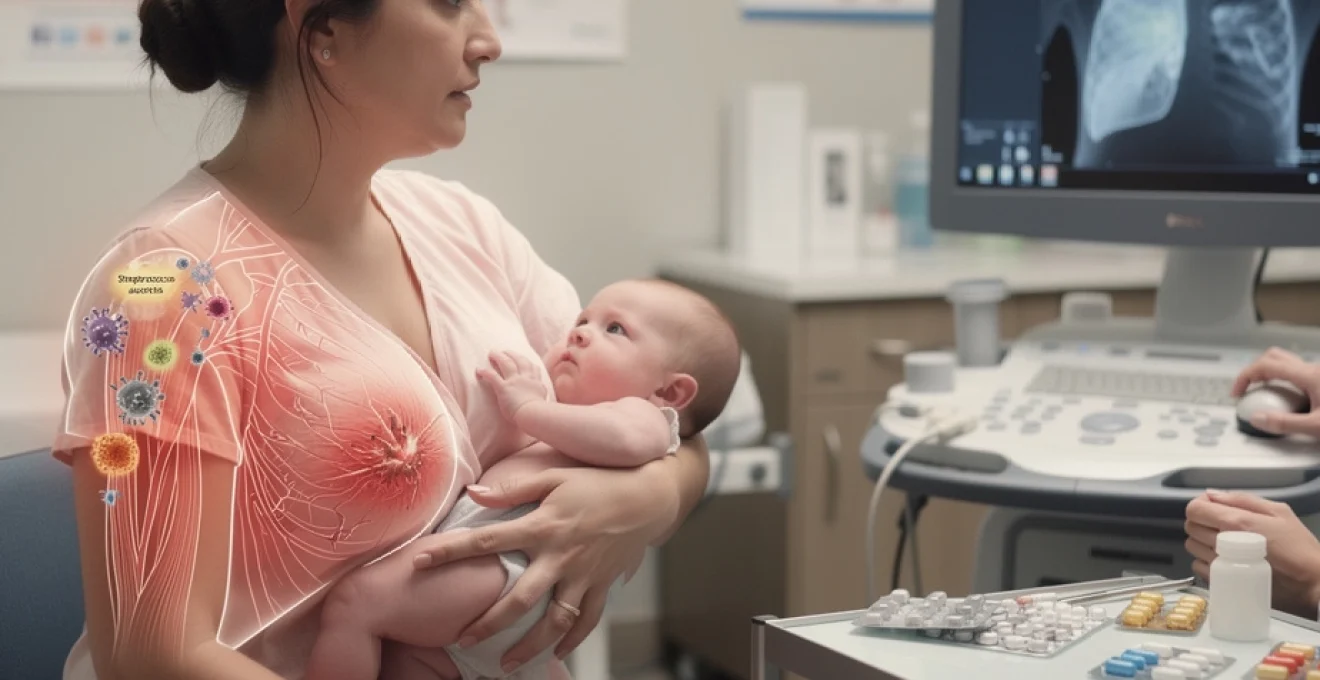
La lymphangite mammaire représente l’une des complications inflammatoires les plus préoccupantes de la période d’allaitement, touchant environ 10 à 15% des femmes allaitantes durant les premières semaines du post-partum. Cette inflammation aiguë du système lymphatique péri-mammaire nécessite une reconnaissance précoce et une prise en charge adaptée pour éviter l’évolution vers des formes infectieuses sévères. Contrairement à l’engorgement physiologique, la lymphangite se caractérise par des signes inflammatoires locaux marqués et peut compromettre la poursuite sereine de l’allaitement maternel. La distinction avec les autres pathologies mammaires de l’allaitement constitue un enjeu diagnostique majeur pour optimiser la prise en charge thérapeutique.
Physiopathologie de la lymphangite mammaire post-partum
Mécanismes inflammatoires des vaisseaux lymphatiques péri-aréolaires
La lymphangite mammaire résulte d’une inflammation primitive du réseau lymphatique superficiel du sein, principalement localisée au niveau des vaisseaux péri-aréolaires. Cette réaction inflammatoire se développe selon un processus en cascade impliquant la libération de médiateurs pro-inflammatoires tels que les cytokines IL-1β et TNF-α. L’activation du complément et la vasodilatation locale génèrent l’œdème caractéristique observé cliniquement sous forme de placard inflammatoire.
Le drainage lymphatique mammaire, normalement assuré par les collecteurs lymphatiques axiaires, se trouve perturbé par la stase lactée et les modifications vasculaires post-partum. Cette altération fonctionnelle crée un environnement propice à l’accumulation de substances inflammatoires et à la prolifération potentielle d’agents pathogènes opportunistes.
Rôle des fissures mamelonnaires dans l’invasion bactérienne
Les crevasses mamelonnaires constituent la porte d’entrée principale pour les micro-organismes pathogènes responsables de la surinfection de la lymphangite. Ces solutions de continuité, fréquentes lors des premiers jours d’allaitement, permettent la pénétration des bactéries cutanées et buccales dans le tissu mammaire. La profondeur et l’étendue de ces lésions conditionnent directement le risque évolutif vers une forme infectieuse.
L’altération de la barrière cutanée s’accompagne d’une diminution des défenses immunitaires locales, notamment par la déplétion en immunoglobulines A sécrétoires. Cette immunodépression relative favorise l’adhésion bactérienne et la formation de biofilms au niveau des canaux galactophores proximaux.
Staphylococcus aureus et streptococcus agalactiae : agents pathogènes dominants
Le Staphylococcus aureus représente l’agent étiologique prédominant dans les lymphangites mammaires infectieuses, identifié dans 60 à 80% des cas documentés microbiologiquement. Cette bactérie gram-positive possède une affinité particulière pour les tissus riches en protéines lactées et développe rapidement des résistances aux antibiotiques β-lactamines par production de pénicillinases.
Le Streptococcus agalactiae (Streptocoque du groupe B) constitue le second pathogène en fréquence, particulièrement impliqué dans les formes précoces survenant dans les 10 premiers jours post-partum. Sa transmission peut s’effectuer par voie ascendante
à partir d’un portage materno-fœtal ou d’une colonisation néonatale. Dans tous les cas, l’association d’une stase lactée, d’une effraction cutanée et d’un déséquilibre du microbiote mammaire constitue le terrain idéal pour ces germes. C’est pourquoi la prise en charge de la lymphangite mammaire ne peut se limiter au traitement antibiotique : elle doit toujours intégrer la correction des facteurs mécaniques d’allaitement et la restauration d’un bon drainage mammaire.
Différenciation avec l’engorgement mammaire et la galactophorite
Sur le plan physiopathologique, l’engorgement mammaire est lié avant tout à une stase veineuse et lymphatique associée à une surproduction de lait : il s’agit d’un phénomène diffus, bilatéral, sans véritable réaction inflammatoire localisée. Le sein est globalement tendu, chaud, douloureux, mais sans placard bien délimité ni stries rouges suivant le trajet des vaisseaux lymphatiques. Le signe de Budin est négatif, le lait exprimé reste d’aspect homogène, sans pus ni traces hémorragiques.
La galactophorite correspond, elle, à une infection des canaux galactophores avec stagnation de sécrétions purulentes. Elle survient classiquement un peu plus tardivement, après 10 à 15 jours de post-partum, sur un terrain de stase lactée prolongée. Cliniquement, la douleur est plus diffuse, les noyaux indurés à la palpation sont multiples et le lait exprime parfois un contenu grumeleux ou franchement purulent, rendant le signe de Budin positif. La lymphangite mammaire occupe ainsi une position intermédiaire : inflammation du réseau lymphatique, souvent localisée à un quadrant, pouvant évoluer vers une galactophorite si la stase n’est pas levée.
Sémiologie clinique et critères diagnostiques différentiels
Érythème en plaques rouges linéaires : signe pathognomonique
Le signe clinique le plus typique de la lymphangite mammaire est la présence d’un placard inflammatoire rouge, chaud, douloureux, souvent en forme de traînée linéaire s’étendant de l’aréole vers l’aisselle. Cette rougeur suit le trajet des vaisseaux lymphatiques superficiels et peut rappeler visuellement un « éclair » ou une « strie » inflammatoire. Vous observez parfois plusieurs lignes rouges parallèles, convergeant vers un ganglion axillaire sensible.
Ce caractère linéaire distingue la lymphangite d’un simple engorgement, où la rougeur est diffuse, peu nette, et concerne le sein dans son ensemble. Lorsque la peau prend un aspect de « peau d’orange » très étendu, avec œdème marqué, il faut également évoquer d’autres diagnostics, comme une cellulite ou, plus rarement, une pathologie tumorale inflammatoire, surtout en dehors du contexte d’allaitement. D’où l’importance d’un examen clinique minutieux, quadrant par quadrant, afin de bien repérer la topographie des lésions.
Hyperthermie maternelle supérieure à 38,5°C et frissons
Sur le plan général, la lymphangite mammaire se manifeste par un véritable syndrome pseudo-grippal : fièvre souvent supérieure à 38,5°C, frissons, céphalées, arthralgies et grande fatigue. De nombreuses patientes décrivent un début brutal, parfois en quelques heures, avec l’impression « d’être terrassée » comme lors d’une grippe saisonnière. Cette brutalité de la symptomatologie constitue un élément d’alerte majeur dans les premiers jours du post-partum.
La fièvre élevée (pouvant atteindre 39–40°C) oriente davantage vers une lymphangite ou une mastite qu’un simple engorgement physiologique, généralement peu ou pas fébrile. Toutefois, il est essentiel de garder à l’esprit les autres causes de fièvre du post-partum (endométrite, infection urinaire, phlébite…) : un examen clinique complet, incluant l’utérus, les lochies et les membres inférieurs, reste donc indispensable pour ne pas passer à côté d’une autre pathologie associée.
Adénopathies axillaires et sus-claviculaires associées
La réaction inflammatoire locale s’accompagne fréquemment d’une activation du réseau ganglionnaire de drainage. On retrouve alors des adénopathies axillaires douloureuses, unilatérales, sensibles à la palpation, parfois associées à des ganglions sus-claviculaires discrets. Cette adénopathie satellite renforce fortement la suspicion de lymphangite mammaire, surtout lorsqu’elle est homolatérale au placard inflammatoire.
En pratique, la palpation bilatérale et comparative des creux axillaires doit faire partie de l’examen standard chez toute femme allaitante fébrile. Des ganglions volumineux, durs, fixés, ou persistant longtemps après la résolution de l’épisode doivent conduire à compléter le bilan, en particulier par une échographie mammaire et ganglionnaire, afin d’exclure une pathologie maligne ou une infection spécifique (tuberculose, par exemple).
Distinction avec la mastite infectieuse et l’abcès mammaire
La frontière clinique entre lymphangite, mastite infectieuse et abcès mammaire peut sembler floue pour la patiente, mais elle reste cruciale pour la stratégie thérapeutique. Dans la mastite infectieuse, le sein est souvent globalement rouge, très chaud, avec des zones indurées diffuses et douloureuses, parfois associées à des adénopathies axillaires importantes. La fièvre est élevée, les frissons marqués, et le signe de Budin est fréquemment positif, témoignant de la présence de pus dans le lait.
L’abcès mammaire correspond au stade ultime de l’évolution infectieuse : une collection fluctuante, bien limitée, se forme au sein du tissu mammaire. La douleur devient pulsatile, majorée à la palpation, et l’état général peut être fortement altéré. À ce stade, on peut parfois palper un « bourrelet » douloureux, voire percevoir une sensation de fluctuation. C’est ici que l’imagerie, notamment l’échographie mammaire, joue un rôle décisif pour confirmer la présence d’une cavité purulente et guider le geste de drainage.
Échographie mammaire doppler : protocole d’imagerie diagnostique
Bien que le diagnostic de lymphangite mammaire soit principalement clinique, l’échographie mammaire Doppler occupe une place importante dès lors qu’il existe un doute diagnostique, une évolution atypique ou une absence d’amélioration sous traitement. L’examen doit être bilatéral et systématiquement étendu aux creux axillaires, afin d’évaluer l’ensemble du parenchyme mammaire et le réseau ganglionnaire régional.
Sur le plan échographique, la lymphangite se traduit par un épaississement cutané, un œdème sous-cutané diffus avec hypervascularisation au Doppler couleur le long des trajets lymphatiques. Il n’existe pas de collection bien limitée, contrairement à l’abcès, qui apparaît comme une cavité hypoéchogène ou anéchogène, parfois cloisonnée, avec renforcement postérieur. Dans les formes douteuses ou en cas de récidive, l’échographie permet également d’exclure une tumeur inflammatoire ou une pathologie bénigne (galactocèle, kyste, adénofibrome) pouvant mimer cliniquement une mastite. L’examen est indolore, non irradiant et parfaitement compatible avec la poursuite de l’allaitement.
Protocoles thérapeutiques antibiotiques adaptés à l’allaitement
Amoxicilline-acide clavulanique : posologie et durée optimales
Lorsque la lymphangite mammaire présente des signes d’infection avérée (fièvre persistante, altération de l’état général, douleur majeure, signe de Budin positif ou absence d’amélioration après 24 heures de drainage efficace), une antibiothérapie systémique devient nécessaire. L’association amoxicilline–acide clavulanique est généralement proposée en première intention, en raison de son spectre couvrant la majorité des Staphylococcus aureus sensibles et des streptocoques du groupe B.
Chez la femme allaitante, la posologie habituellement recommandée est de 1 g trois fois par jour (1 g x 3/j), en veillant à respecter un intervalle de 8 heures entre chaque prise pour maintenir des concentrations plasmatiques efficaces. La durée de traitement se situe entre 10 et 14 jours, même si l’amélioration clinique survient souvent dès les 48–72 premières heures. Interrompre l’antibiotique trop tôt expose à un risque de rechute, voire d’évolution vers un abcès mammaire. L’amoxicilline–acide clavulanique est compatible avec l’allaitement : les quantités retrouvées dans le lait sont faibles et sans conséquence clinique chez un nourrisson sain, ce qui permet de poursuivre l’allaitement sans interruption.
Céfalexine en alternative : compatibilité avec la lactation
En cas d’allergie aux pénicillines (non croisée avec les céphalosporines) ou d’intolérance digestive marquée, la céfalexine constitue une alternative intéressante. Cette céphalosporine de première génération possède une bonne activité sur les staphylocoques et streptocoques communautaires, fréquemment impliqués dans les lymphangites mammaires. La posologie usuelle chez l’adulte est de 500 mg toutes les 6 heures, soit 2 g par jour, à adapter au terrain et au contexte clinique.
La céfalexine passe faiblement dans le lait maternel et est considérée comme compatible avec la lactation par la majorité des référentiels. Les effets indésirables potentiels chez le nourrisson (troubles digestifs mineurs, candidose buccale) restent rares et le plus souvent bénins. Là encore, la durée de traitement recommandée se situe entre 10 et 14 jours. Une absence de réponse clinique à 48 heures doit inciter à réévaluer le diagnostic, vérifier l’observance, rechercher un abcès par échographie et, si besoin, réaliser un prélèvement de lait pour antibiogramme.
Clindamycine pour les résistances à méticilline documentées
Dans les contextes où une résistance à la méticilline est suspectée ou documentée (antécédent d’infection à SARM, échec d’une β-lactamine bien conduite, contexte nosocomial), la clindamycine peut être indiquée. Cet antibiotique de la famille des lincosamides possède une excellente diffusion tissulaire, notamment dans le tissu mammaire et les collections purulentes, ce qui en fait un allié de choix en cas de mastite sévère ou d’abcès drainé.
La posologie habituelle est de 300 mg à 450 mg toutes les 6 à 8 heures par voie orale, pendant 10 à 14 jours. La clindamycine est en général compatible avec l’allaitement, même si une surveillance clinique du nourrisson est recommandée (survenue possible de diarrhée ou de candidose). En cas d’utilisation prolongée ou de nourrisson fragile (prématuré, pathologie chronique), il peut être pertinent de discuter la balance bénéfice/risque avec un spécialiste en infectiologie ou en lactation. Le choix définitif de l’antibiotique doit, dès que possible, être guidé par un antibiogramme réalisé sur le lait exprimé, afin de limiter la sélection de résistances.
Anti-inflammatoires non stéroïdiens : ibuprofène versus paracétamol
La gestion de la douleur et de la fièvre constitue un volet essentiel du traitement, ne serait-ce que pour permettre à la mère de continuer à allaiter efficacement. Le paracétamol reste l’antalgique et antipyrétique de première intention, en raison de son excellent profil de sécurité pendant l’allaitement. Il peut être administré jusqu’à 3 g par jour chez l’adulte, en respectant les contre-indications hépatiques connues.
L’ibuprofène, comme les autres anti-inflammatoires non stéroïdiens (AINS), doit être utilisé avec prudence. S’il peut apporter un soulagement rapide sur la douleur inflammatoire, les données récentes suggèrent un risque potentiel d’aggravation des infections bactériennes et de masquage des signes de gravité (en particulier la fièvre). De plus, son usage en automédication peut retarder la consultation médicale et donc la mise en route d’une antibiothérapie adaptée. En pratique, l’ibuprofène peut être discuté sur de courtes durées, dans des engorgements très œdémateux sans infection avérée, mais il n’est pas recommandé comme traitement de fond des lymphangites infectieuses. Le duo gagnant reste donc : drainage optimal du sein + paracétamol, en réservant les AINS à des indications ciblées et médicalement encadrées.
Mesures préventives et optimisation de la prise au sein
Peut-on réellement prévenir la lymphangite mammaire pendant l’allaitement ? Si le risque zéro n’existe pas, de nombreuses mesures permettent de le réduire significativement. La première, et la plus efficace, consiste à assurer un drainage régulier et complet des seins. Cela passe par des tétées fréquentes (8 à 12 par 24 heures les premières semaines), sans limitation artificielle de durée, en proposant alternativement chaque sein et en veillant à ce que le nourrisson termine bien le premier sein avant de passer au second.
La qualité de la prise au sein est tout aussi cruciale. Une mauvaise position entraîne des crevasses, une succion inefficace et donc une stase lactée. Il est vivement recommandé de se faire accompagner dès les premiers jours par une sage-femme, une consultante en lactation IBCLC ou une animatrice de groupe d’allaitement. Vous pouvez imaginer cette étape comme l’« apprentissage du bon geste sportif » : une technique correcte dès le départ évite la plupart des blessures ultérieures. Vérifier que la bouche du bébé est grande ouverte, que le menton est bien collé au sein et que l’aréole est largement englobée sont des points clés à réviser régulièrement.
Sur le plan pratique, quelques mesures simples complètent cette prévention : porter des soutiens-gorge d’allaitement non compressifs, éviter les armatures rigides et les bandages serrés qui agissent comme un garrot sur certains quadrants, limiter l’usage des tétines ou biberons qui peuvent perturber la succion au sein chez certains nourrissons, et traiter rapidement toute crevasse (correction de la position, application locale de lait maternel, éventuellement lanoline purifiée). Enfin, le repos et la gestion du stress ont un impact réel : une mère épuisée ou anémiée présente un risque plus élevé de mastite. S’autoriser à demander de l’aide pour les tâches du quotidien n’est pas un luxe, c’est une mesure de santé.
Complications évolutives et indications de sevrage temporaire
Septicémie maternelle : critères de gravité et prise en charge urgente
Dans de rares cas, une lymphangite mammaire infectieuse peut se compliquer de septicémie. Cette situation grave résulte du passage massif de bactéries et de toxines dans la circulation sanguine, dépassant les capacités de défense de l’organisme. Les signes d’alerte à ne jamais négliger sont : fièvre très élevée ou, au contraire, hypothermie, frissons répétés, altération marquée de l’état général, confusion, tachycardie persistante, hypotension, polypnée. Si vous avez l’impression que « quelque chose ne va vraiment pas » au-delà de la douleur mammaire, il faut consulter en urgence sans attendre.
La prise en charge d’une septicémie maternelle se fait en milieu hospitalier, souvent en service d’urgences ou de réanimation selon la gravité. Elle repose sur une antibiothérapie intraveineuse à large spectre, une réhydratation intensive, une surveillance rapprochée des paramètres vitaux et, si nécessaire, le drainage des foyers infectieux (abcès mammaire, endométrite associée…). L’allaitement n’est pas systématiquement interrompu : dans la plupart des cas, il peut être poursuivi ou le lait tiré et donné au bébé si l’état maternel ne permet pas la tétée directe, à condition que les antibiotiques prescrits soient compatibles. Lorsque la mère est trop instable, un sevrage temporaire peut être discuté, mais il doit rester l’exception et non la règle.
Abcès mammaire secondaire : drainage chirurgical et antibiothérapie intraveineuse
L’abcès mammaire représente la complication la plus redoutée des mastites négligées ou mal traitées. Il se caractérise par une collection purulente encapsulée au sein du tissu mammaire, confirmée par échographie. La douleur est intense, localisée, avec parfois une sensation de masse fluctuante. La fièvre peut être modérée ou absente, ce qui ne doit pas rassurer à tort : la présence d’une collection impose un geste de drainage, qu’elle soit très inflammatoire ou non.
Le traitement de référence est aujourd’hui le drainage par ponction écho-guidée, réalisé en ambulatoire sous anesthésie locale. Ce geste, répété si besoin, permet souvent d’éviter une incision chirurgicale plus invasive et de préserver au maximum l’architecture mammaire. Une antibiothérapie intraveineuse ou orale adaptée au germe (souvent Staphylococcus aureus) est prescrite pour 10 à 14 jours. Contrairement à une idée encore répandue, la présence d’un abcès n’impose pas toujours l’arrêt de l’allaitement : le sein non atteint peut continuer à être proposé, et le sein drainé peut être vidé par tire-lait, voire, dans certains cas, par la tétée directe si la douleur est supportable et si le chirurgien le valide. L’objectif reste double : guérir l’infection et préserver autant que possible l’allaitement.
Galactophorite récidivante : évaluation de la poursuite de l’allaitement
La galactophorite récidivante, avec épisodes répétés d’inflammation et d’infection des canaux galactophores, pose une question délicate : faut-il poursuivre l’allaitement à tout prix, ou envisager un sevrage, au moins partiel ? La réponse doit être individualisée, en tenant compte de la fréquence des poussées, de leur sévérité, du vécu maternel et de l’âge du nourrisson. Avant toute décision, il est fondamental de rechercher et corriger les facteurs favorisants : technique de mise au sein, port de vêtements compressifs, surproduction lactée non gérée, pathologie du mamelon (canal bouché chronique, pore obstrué), déséquilibre du microbiote mammaire.
Une prise en charge globale, associant consultation spécialisée en allaitement, éventuelle rééducation de la succion, adaptation des horaires de tétée et parfois traitement prolongé par probiotiques ou antibiotiques ciblés, permet souvent de réduire significativement la fréquence des épisodes. Le sevrage temporaire (par exemple du sein le plus atteint) peut être discuté lorsqu’il existe des abcès répétés sur le même quadrant ou une douleur ingérable malgré toutes les mesures. Cependant, même dans ces situations, il est fréquent de pouvoir maintenir un allaitement unilatéral sur le sein sain, en complétant si besoin par du lait tiré ou une préparation pour nourrisson. L’essentiel est que la décision soit éclairée, partagée, et qu’elle prenne en compte autant la santé physique que le bien-être psychologique de la mère et de l’enfant.